Авторизация
Полезно знать
Прогнозы на спорт
Реклама
Общая информация о травмах в волейболе
интервалах смены площадки могут измениться.
 |
| Рис. 1 - Локализация травм у волейболистов |
Статистика травм в волейболе
Травмы в волейболе встречаются относительно редко, если сравнивать уровень травм с другими командными играми, такими, как футбол, баскетбол или хоккей. Среди командных видов спорта на Олимпиаде 2004 в Афинах в волейболе был самый низкий уровень травм [14]. В тоже время Augustsson и соавторы отмечают, что в отличии от других командных видов спорта волейбол является бесконтактным видом спорта, т.е. соперники двух команд отделены друг от друга сеткой и не имеют права контактировать друг с другом. Если принять во внимание это важное условие, то волейбол становится достаточно травматичным видом спорта в ряду бесконтактных видов спорта, таких как лыжный спорт, гимнастика, теннис и другие [1].
Локализация травм в волейболе
В таблице 1 приведены результаты 13 исследований травм в волейболе за период с 1981 по 2006 года. Результаты некоторых из них значительно отличаются от других, так как они сильно отличаются по методике исследования, количеству участников и продолжительности наблюдения. Но тем не менее в них можно проследить общую тенденцию. Если вычислить среднее из всех этих результатов то очевидно выделяются 4 основные травмы, характерные для волейбола (рис.1) - травмы лодыжки случаются чаще всего, далее следуют травмы пальцев кисти, травмы колена и плеча.
| Таблица 1 - Количество и локализация травм в волейболе. | ||||||||||
| Исследование | Количество человек | Количество травм | Уровень травм, % | Плечо, % | Кисть, запястье, % | Палец, % | Колено, % | Лодыжка, % | Стопа, % | Спина, % |
| [1] - Augustsson (2006) | 158 | 121 | 4.9 | 12 | 1 | 7 | 17 | 23 | 8 | 16 |
| [2] -Verhagen (2004) | 419 | 100 | 2.6 | 9 | 7 | 12 | 41 | 10 | ||
| [3] - Bahr (1997) | 273 | 89 | 1.7 | 8 | 7 | 8 | 54 | 11 | ||
| [4] - Aagaard (1996) | 178 | 177 | 3.8 | 17 | 22 | 19 | 16 | 6 | 9 | |
| [5] - Kujala (1995) | 5235 | 9 | 2 | 9 | 19 | 31 | 3 | 9 | ||
| [6] - Watkins (1992) | 46 | 2 | 22 | 30 | 26 | 9 | 17 | |||
| [7] - Schafle (1990) | 154 | 2.3 | 8 | 10 | 11 | 18 | 6 | 24* | ||
| [8] - Lochman (1988) | 242 | 18 | 41 | 10 | 26 | 8 | ||||
| [9] - Yde (1988) | 33 | 5.7 | 33 | 25 | ||||||
| [10] - Schmidt-Olsen (1987) | 69 | 10 | 29 | 8 | 25 | |||||
| [11] - Gerberich (1987) | 106 | 59 | 22 | |||||||
| [12] - Hell (1985) | 214 | 2 | 22 | 8 | 53 | 2 | 3 | |||
| [13] - Bira (1981) | 53 | 23 | 22 | 20 | 28 | |||||
| СРЕДНЕЕ | 3.5 | 11 | 7 | 21 | 18 | 30 | 6 | 11 | ||
Типы травм в волейболе
В волейболе в равной степени встречаются как острые, так и усталостные травмы, вызванные постоянной микротравматизацией тканей [1]. Aagaard и Jorgensen показали, что 97% травм пальцев и 86% травм лодыжки являются острыми травмами, в то время как 90% травм плеча и 88% травм колена были усталостными травмами. Причем усталостные травмы в 55% случаев происходили на тренировке, а 74% острых травм случались на соревнованиях [4]. В большинстве случаев острые травмы лодыжки - это растяжения связок голеностопа [2]. Также в волейболе достаточно часто случаются бурситы
| бурсит |
|---|
|
(bursitis; позднелат. bursa сумка + -itis) — воспаление синовиальной сумки с накоплением в ее полости экссудата. Причинами возникновения Б. чаще являются повреждения (ушибы и хроническая микротравма), реже инфекции, нарушения обмена веществ, и...
|
| нажмите для подробностей.. |
и незначительно количество переломов (чаще всего пальцев) [5].
| Таблица 2 - Механизм травм в волейболе [4]. | |||||
| Локализация | Блок | Атака | Защита | Другие | Неизвестно |
| Плечо | 7% | 80% | 0% | 3% | 10% |
| Палец | 74% | 0% | 8% | 10% | 8% |
| Колено | 0% | 52% | 9% | 0% | 39% |
| Лодыжка/стопа | 41% | 18% | 5% | 8% | 28% |
| Спина | 0% | 31% | 13% | 6% | 50% |
| Другое | 33% | 0% | 33% | 0% | 33% |
| Общее | 28% | 32% | 7% | 6% | 28% |
Механизм травм в волейболе
В волейболе самой напряженной и активной является игра под сеткой. Поэтому не удивительно, что большинство травм случается именно в такие моменты, как атака и блок. И естественно, что наибольшее количество травм, особенно травм лодыжки случается у трех игроков под сеткой - нападающих первого и второго темпа (доигровщики и центральный блокирующий) [1,2]. В таблице 2 приведены результаты Aagaard и Jorgensen, из которых видно, что большинство травм происходило на блоке и атаке (в сумме 60%). При выполнении блока чаще всего травмировались пальцы и лодыжка на приземлении после блока. При атаке чаще всего травмировалось плечо и колено [4]. Эти тенденции подкрепляются и другими исследованиями - 54% травм на блоке, 30% травм при атаке [1]; 89% травм случилось при игре под сеткой (блок и атака), при этом 58% травм лодыжки произошло на блоке, а 64% всех остальных травм при атаке [3].
 |
| Рис. 2 - Травмы лодыжки в зоне под сеткой в зависимости от механизма травмы [2] |
Также было установлено, что 68% всех травм лодыжки происходило при приземлении на стопу противника (правилами предусмотрены ситуации, когда можно пересекать центральную линию под сеткой), 19% травм лодыжки происходили по причине приземления на стопу партнера по команде при двойном или тройном блоке [3]. В исследовании Verhagen и соавторов сходные результаты, хотя процент травм из-за контакта с другим игроком несколько меньше (рис. 2). Так же как и в предыдущей работе приземление на ногу партнера чаще происходило на блоке (очевидно групповом), а на ногу соперника примерно в равной степени как на блоке, так и при атаке. Но все же в этом исследовании наибольший процент травм лодыжки происходил по бесконтактному механизму [2].
Травмы плеча в волейболе
Чтобы понять механизмы травм и возникающие нарушения в плечевом суставе необходимо знать его строение. Подробную анатомию плечевого сустава можно прочесть в отдельной статье "Анатомия плеча". Здесь же мы разберем непосредственно затрагиваемые травмой структуры.
Анатомия вращательной манжеты плечевого сустава
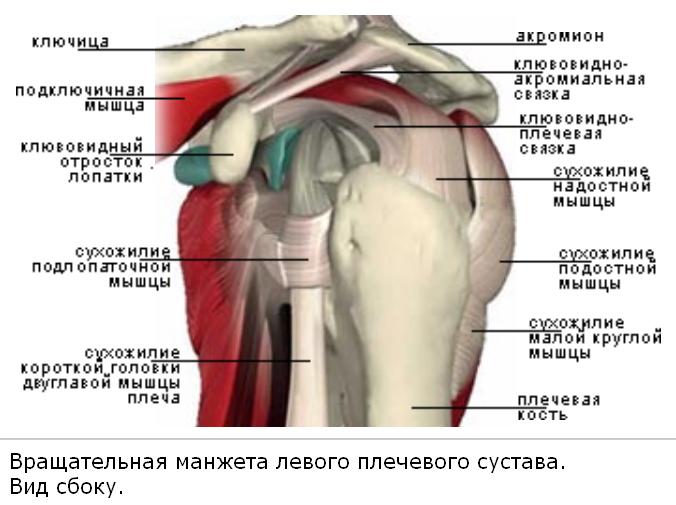 |
| Вращательная манжета левого плечевого сустава. Вид сбоку. |
Плечевой сустав укрепляет так называемая вращательная манжета, которая представляет собой совокупность сухожилий мышц, которые сливаются с суставной капсулой и между собой, образуя в области плечевого сустава единую соединительно-тканную покрышку. Спереди манжету образует сухожилие подлопаточной мышцы, сзади — подостной и малая круглой мышц и сверху — надостной мышцы. Синовиальная оболочка
| синовиальная оболочка |
|---|
|
(membrana synovialis; син.: синовиальная мембрана, синовиальный слой) — слой эндотелиальных клеток и подлежащей рыхлой неоформленной волокнистой соединительной ткани, выстилающий полость сустава, сухожильное влагалище или синовиальную сумку....
|
| нажмите для подробностей.. |
плечевого сустава выстилает его изнутри и образует две сумки (выпячивания), через которые в полость сустава проникают две мышцы: подлопаточная и сухожилие длинной головки двуглавой мышцы плеча. Также в области плечевого сустава есть еще две сумки, которые не сообщаются с суставной полостью, но соединены друг с другом - субакромиальная и поддельтовидная.
Акромиально-плечевое сочленение играет важную роль в понимании патофизиологии некоторых травм плеча. Его нередко называют надостным "выходом". Уникальность этого сочленения состоит в том, что оно представляет собой единственное место в организме человека, в котором мышца или сухожилие располагаются между двумя костями. В данном случае вращательная манжета покрывает верхнюю часть головки плечевой кости, а ее — нижняя часть акромиона
. При занятии большинством видов спорта именно надостное сухожилие и мышца оказываются "в ловушке" между акромионом и головкой плечевой кости; в некоторых случаях "в ловушке" могут оказаться подлопаточная и подостная мышцы.
Биомеханика метательных движений
При занятии спортом движения в плечевом суставе выполняются с максимальной амплитудой и очень высокой угловой скоростью, что предрасполагает сустав к травмам. Кроме того, частые выполнения движений над головой с высокой скоростью и большой амплитудой могут привести к развитию хронических травм. Как показывают результаты исследований, во время спортивной деятельности плечевой сустав не подвергается таким нагрузкам, как суставы нижних конечностей (имеются в виду беговые, прыжковые дисциплины), тем не менее сила реакции в собственно плечевом суставе может достигать 90% массы тела при отведении на 60—90°. В сочетании с высокими угловыми скоростями, большой амплитудой движения и многократным повторением одних и тех же движений это приводит к большим нагрузкам на плечевой сустав.
Биомеханику метания многие ученые изучали довольно тщательно. Механизм метания можно разделить на три части: 1) поднимание, 2) ускорение, 3) сопровождение.
Поднимание приводит к тому, что плечевая кость оказывается отведенной на 90°, максимально горизонтально разогнутой и вывернутой наружу. Это происходит менее чем за 0,14 с. Вращающий момент, действующий на переднюю суставную капсулу, равен 17 000 кг/см. Это движение, в основном, выполняется дельтовидной мышцей с минимальным участием вращательной манжеты и завершается большой грудной и широчайшей мышцей спины.
Ускорение инициируется внутренней силой вращения широчайшей мышцы спины и грудной мышцей. Во время ускорения двуглавая мышца находится в покое. В течение очень короткого промежутка времени происходит обратимость силы, вследствие чего достигается пик вращающего момента 17 000 кг/см. Ускорение сопровождается относительным отсутствием мышечной деятельности, несмотря на образование значительных вращающих моментов, о чем свидетельствует электромиелограмма.
Сопровождение представляет собой продолжение движения руки вперед во внутреннее вращение с горизонтальным сгибанием руки поперек тела. Задние мышцы вращательной манжеты обеспечивают эксцентрический замедляющий момент вращения, который равен пиковым значениям других производимых усилий. Это фаза наиболее интенсивной мышечной деятельности. Исследование биомеханики метания показывает развитие экстремальных скоростей и вращающих моментов. Такие высокие требования обусловливают вероятность возникновения травмы вследствие любого мышечного дисбаланса или дисбаланса суставов наряду с плохой техникой.
Повреждения вращательной манжеты
 |
| Рис. 3 - Повреждения вращательной манжеты плеча |
Кроме сухожилий вращательной манжеты, надостный "выход" включает субакромиальную сумку и граничит сверху с медиально
и клювовидно-акромиальной связкой. В случае повреждения или отечности этих структур возможно возникновение в этом участке "синдрома ущемления" (импинджмент-синдром), который будет вторичным по отношению к указанным травмам. При отечности или мышечной гипертрофии в надостном "выходе" у спортсмена последующее повторение движений над головой ведет к усилению отечности и развитию реактивного воспаления. Это может привести к костным ущемлениям, а непрерывные повторения могут вызвать разрыв вращательной манжеты. Чаще всего повреждается сухожилие надостной мышцы, так как находится между плечевой костью и акромионом лопатки (рис. 3). Воспаление также может перейти на субакромиальную сумку и вызвать субакромиальный бурсит.
Разрыв вращательной манжеты сопровождается болью и слабостью в плече. В некоторых случаях происходит частичный разрыв вращательной манжеты. В этом случае возникает боль, однако возможно движение рукой в обычном объёме. При значительном разрыве отмечается более выраженная слабость в плече. В случае полного разрыва сухожилий вращательной манжеты пациент не может отвести руку в сторону от туловища. В большинстве случаев после травмы появляется нечетко локализованная боль в области плеча. Некоторые пациенты отмечают, что при движении рукой в плече возникает ощущение "пощелкивания". Большинство пациентов отмечают, что не могут спать на стороне больного плечевого сустава.
Лечение травмы вращательной манжеты. Первоначально назначается терапия, направленная на уменьшение болевого синдрома и купирование воспаления. Как правило, это нестероидные противовоспалительные препараты. По мере уменьшения боли назначаются легкие физические упражнения для разработки сустава, околосуставных связок и мышц руки. В более позднем периоде к этим упражнениям добавляются силовые упражнения, направленные на укрепление мышц верхней конечности. Это позволит постепенно возвратить больной руке прежний объём движений. Обычно длительность консервативной
| консервативный |
|---|
|
(лат. conservativus, от conservo сохранять) в медицине — не связанный с хирургическим вмешательством (о методе лечения). ...
|
| нажмите для подробностей.. |
терапии составляет от 6 до 8 недель. В течение этого времени полностью прекращаются боли в плече, и происходит частичное восстановление силы в мышцах руки.
Оперативное лечение показано при полном разрыве вращательной манжеты. Только операция в этом случае позволит восстановить нормальный объём движений в суставе. Существуют данные о более высокой эффективности хирургического лечения разрыва вращательной манжеты в течение 3 месяцев с момента травмы. При частичном разрыве вращательной манжеты операция показана только в случае затяжного болевого синдрома, значительно ухудшающего качество жизни пациента. В этом случае оперативное лечение, как правило, приводит к полному прекращению болей.
Восстановление разорванного сухожилия возможно не во всех случаях. Если между моментом травмы и операцией прошел достаточно длительный период времени, то может наступить рубцовое перерождение мышцы и сухожилия, в результате чего на операции будет невозможно подтянуть это сухожилие для закрепления к кости. В других случаях в сухожилии могут отмечаться выраженные дегенеративные процессы, что ведет к значительному снижению разрывной нагрузки. В этом случае даже после удачной реконструкции сухожилия в ближайшем будущем вероятен рецидив заболевания. В этих случаях на операции хирург проводит удаление всех поврежденных тканей и старается ликвидировать все другие проблемы, которые могут вызывать или усиливать боль в плече.
Подлопаточная невропатия
 |
||||||
| Рис. 4 - Иннервация мышц плечевого пояса, вид сзади | ||||||
 |
||||||
Рис. 5 - Значительная атрофия
|
Надлопаточная невропатия само по себе достаточно редкое заболевание, но среди волейболистов оно встречается относительно часто. Подлопаточная невропатия заключается в воспалении и снижении проводимости (вплоть до полной непроводимости) надлопаточного нерва, причиной которой чаще всего бывает его механическое ущемление. Надлопаточный нерв является короткой ветвью плечевого сплетения и начинается от V и VI шейных корешков. Проходя латерально
| латеральный |
|---|
|
[край] - lateralis - сторона, лежащая дальше от срединной (центральной) плоскости, т.е. внешняя сторона.
Антоним - медиальный край. ... |
| нажмите для подробностей.. |
под трапециевидной и лопаточно-подъязычный мышцами он входит с передней стороны в вырезку верхнего края лопатки (надлопаточная вырезка или выемка) под верхней поперечной связкой лопатки (в 50% случаев [22]), и таким образом оказывается на задней стороне лопатки, в надостной ямке (рис. 4). Далее он разветвляется и одна ветвь иннервирует надостную мышцу, а другая пересекает ость лопатки под нижней поперечной связкой лопатки в подостную ямку, где иннервирует подостную мышцу. Нерв закреплен в трех местах - в самом начале, в надлопаточкой вырезке и под нижней поперечной связкой. Чаще всего надлопаточный нерв повреждается в двух последних точках - надлопаточной выемке и нижней поперечной связке. Чаще всего происходит растяжение нерва, особенно при рывковых движениях плечевого пояса, таких как атакующие движения в волейболе. После такой физической нагрузки появляется глубокая, порой неточно локализованная боль в лопаточной области. Боль воспроизводится или становится интенсивней при пальцевом давлении и перкуссии
| перкуссия |
|---|
|
(лат. percussio удар, простукивание) — один из основных объективных методов обследования больного, состоящий в выстукивании участков тела и определении по характеру возникающего при этом звука физических свойств расположенных под перкутируемым...
|
| нажмите для подробностей.. |
на уровне вырезки лопатки (симптом Тинеля). Из-за слабости иннервируемых мышц нарушаются поднимание руки вперед, отведение и наружная ротация плеча, развивается пронационное положение свисающей кисти. Может наступить атрофия надостной и подостной мышц.
Подобные симптомы не всегда могут быть адекватно расценены самим спортсменом. Witvrouw и соавторы, исследовавшие подлопаточную невропатию среди волейболистов отмечают, ни один из 4 волейболистов, у которых была найдена подлопаточная невропатия не жаловались на боль или ухудшение функций плеча [21]. В другой работе из 36 профессиональных волейболистов у 10 была обнаружена надлопаточная невропатия, которая в некоторых случаях приводила к значительной атрофии подостной мышцы (рис. 5). Спортсмены жаловались на незначительную боль в области лопатки, но ни один из них не признал, что это как-то влияет на его результативность при игре в волейбол, хотя некоторые отметили, что испытывают трудности при расчесывании волос [22]. Но порой боли становятся достаточно навязчивыми и спортсменам приходится бросать свой любимый вид спорта [23]. В дальнейшем атрофия подостной мышцы может привести к повреждению вращательной манжеты, так как будет нарушена координации между мышцами-антагонистами - мышцы с противоположной стороны будут создавать большую тягу, т.к. не будут подтвержены атрофии [21].
В литературе обсуждают несколько гипотез патогенеза
| патогенез |
|---|
|
- (pathogenesis; греч. pathos страдание, болезнь + genesis зарождение, происхождение) — совокупность процессов, определяющих возникновение, течение и исход болезней. Термином «патогенез» обозначают также учение о механизмах развития болезней и...
|
| нажмите для подробностей.. |
подлопаточной невропатии у волейболистов и выделяют несколько причин: травма, растяжение мышц (а вместе с ними и нерва), гипертрофию поперечной связки лопатки и киста нервного узла [21]. И все же большинство гипотез в итоге сходятся к растяжению нерва, которое происходит по причине чрезмерного диапазона движений в плечевом суставе [23].
Значительно реже среди волейболистов встречается подмышечная невропатия, которая свойственна таким видам спорта, как бейсбол или теннис. Обусловлена она сжатием подмышечного нерва в области четырехстороннего отверстия [24].
Факторы риска травм плеча
 |
| Рис. 6 - Выполнение "гасящего" удара в волейболе. а — правильная техника с акцентом на сгибание тазобедренного сустава и туловища; б — неправильная техника с акцентом на выпрямление плечевого сустава. |
Неадекватное использование мышечных групп. При выполнении "гасящего" движения в волейболе цель состоит в том, чтобы с максимальной силой направить мяч на площадку соперника. Скорость мяча после удара зависит от величины приложенной силы и продолжительности контакта между мячом и кистью. Чтобы приложить максимальную силу, кисть должна двигаться с максимальной скоростью. При хорошей технике выполнения удара скорость кисти обеспечивается, главным образом, мышцами—сгибателями тазобедренного сустава и сгибателями туловища (рис. 6а). Использование сгибателей тазобедренного сустава и туловища сводит к минимуму нагрузку на мышцы плеча и руки и позволяет контролировать движения кисти перед соприкосновением с мячом. Недостаточное вовлечение мышц тазобедренного сустава и туловища обычно компенсируется чрезмерным движением плеча, включающем интенсивную активность мышц плеча (рис. 6б). Это, вероятно, приводит к чрезмерной нагрузке на мышцы плеча и другие структуры, что может привести к повреждению вращательной манжеты.
Аномальные движения суставов. Движения руки над головой, например при выполнении "гасящего" удара в волейболе, осуществляются за счет движения в трех суставах: плечевом, акромиально-ключичном и грудино-ключичном. При ограничении движения в последних двух суставах должно произойти гиперотведение плечевого сустава, чтобы достичь нужного положения руки над головой. При этом поддерживающие плечевой сустав структуры, вероятнее всего, прижимаются к акромиальному отростку и связкам, что приводит к повреждению вращательной манжеты и возникновению "синдрома ущемления".
Техника поднимания руки. Выполнение подачи и "гасящего" удара в волейболе включает все фазы метания - поднимание, ускорение и сопровождение. Ока и др. (1976) обнаружили, что существует два типа движений поднимания. В одном случае плечо поднимается первым в результате сгибающего движения вперед, во втором — оно удерживается ниже акромиона и отводится назад в горизонтальное сгибание до поднимания. Поскольку первый вариант значительно больше напоминает симптом "ущемления", целесообразно использовать второй вариант выполнения подачи в волейболе. Удар кистью руки по мячу во время подачи и атаки, по всей видимости, обусловливает резкую эксцентрическую перегрузку вращательной манжеты.
Травмы пальцев в волейболе
 |
| Рис. 7 - Кости, суставы и связки пальца кисти |
 |
| Рис. 8 - Кулешов и Косарев выполняют двойной блок |
Травмы пальцев в волейболе случаются очень часто. Пожалуй не встретится ни одного волейболиста, который не сталкивался с этой проблемой. У профессионалов травмы пальцев обычно встречаются на блоке, когда удар приходится по отставленному пальцу [4]. У менее профессиональных спортсменов травмы пальцев могут произойти и в более тривиальных ситуациях - при приеме или пасе. По типу травм это чаще всего микротравмы связок, которые чаще называют "растяжением связок". Так же в волейболе случаются вывихи и переломы пальцев [5].
В некоторых исследованиях процент травм пальцев по отношению к общему количеству травм отсутствует или имеет не высокое значение. Это может быть связано с тем, что в этих исследованиях травму характеризовали по времени неучастия в тренировках, а большинство спортсменов продолжают играть, зафиксировав поврежденный палец тейпом или пластырем [1,4]. Травма может произойти в любом из суставов пальца (рис. 7). Наиболее неприятной является травма пястно-фалангового сустава, так как этот сустав не так просто зафиксировать и обычно необходим перерыв в тренировках. Травма может произойти вследствие удара по выпрямленному пальцу, в следствии чего происходит смещение костей в пястно-фаланговом суставе и повреждаются коллатеральные связки. В крайних случаях может произойти вывих в этом суставе. Также такой удар может привести к другой серьезной травме - повреждению сухожилия мышцы-сгибателя пальцев, которое иногда называется "молоткообразный палец". Подробнее об этой травме смотрите в статье "Молоткообразный палец".
Лечение, главным образом, зависит от диагноза, поставленного врачом. Для исключения перелома необходимо сделать рентген. В легких случаях будет достаточно зафиксировать травмированный сустав пластырем или тейпом (см. статью "Тейпирование"). В более тяжелых случаях, таких как полный разрыв связки, сухожилия, переломы используют железную или пластиковую лонгету или шину. Многие профессиональные спортсмены, особенно нападающие и блокирующие часто тейпируют пальцы в профилактических целях, особенно на правой руке (рис. 8).
Более подробно о травмах кисти читайте в статье Повреждение связок кисти
 |
| Рис. 9 - Повторяющаяся механическая нагрузка при постоянных прогибах и скручиваниях в пояснице во время подач и атакующих ударов может привести к спондилолизу. |
 |
| Рис. 10 - Спондилолиз с последующим спондилолистезом. |
 |
| Рис. 11 - Локализация болевых ощущений при "колене прыгуна" [16]. |
 |
| Рис. 12 - Влияние поверхности на риск травмы. Возникновение "колена прыгуна" в зависимости от жесткости игровой поверхности [16]. |
 |
| Рис. 13 - Влияние еженедельных нагрузок на риск травмы "колено прыгуна". Случаи "колена прыгуна" в зависимости от частоты игры [16]. |
Травмы спины в волейболе
По данным различных исследований травмы спины у волейболистов составляют 9-17% от общего количества травм (табл.1). Чаще всего волейболисты страдают от хронических болей в пояснице, причиной которых обычно является усталостный перелом дуги позвонка в межсуставной области или в области ножки дуги именуемый спондилолизом.
Спондилолиз встречается у спорсменов, которые часто выполняют чрезмерные разгибания в поясничном отделе, скручивания или подвергаются осевой нагрузке - все это имеет место в волейболе при подачах и атакующих ударах (рис.9).
Хронический спондилолиз возникает под влиянием избыточных физических нагрузок на фоне нарушения питания костной ткани или дисплазии позвонков. Спондилолиз - следствие кумуляции силовых воздействий на межсуставную дужку позвонка, превышающей модуль упругости костной ткани. Вначале развития патологического процесса спондилолиз представляет собой зону костной перестройки (зону Лозера), затем происходит усталостный перелом, обычно межсуставной зоны дужки, которую называют "критической зоной". Спондилолиз - обратимый процесс. При условии устранения чрезмерных силовых воздействия возможно сращение зоны перелома. В ряду случаев спондилолиз осложняется спондилолистезом (рис.10).
Научные исследования показывают, что среди спортсменов спондилолиз встречается в 1.5 - 8 раз чаще, чем в общей совокупности, в которой процент спондилолиза составляет 3-7%. Видимо спондилолизу подвержены в одинаковой степени как мужчины, так и женщины, хотя у женщин он с большей вероятностью может осложниться спондилолистезом [25].
Коварность усталостных переломов заключается в изменяющейся активности боли. Вначале патологических нарушений боль обычно умерена и возникает только к концу вызвавшей перелом активности. Впоследствии боль усиливается и начинается раньше, ограничивая физическую активность. На ранних стадиях развития процесса отказ от провоцирующей боль деятельности может уменьшить симптомы. На более поздних стадиях боль может продолжаться и при отсутствии активности. Вечерняя боль в пояснице - частая жалоба при хроническом спондилолизе.
Для выявления различных проблем с позвоночником применяют компьютерную томографию и метод магнитно-ядерного резонанса. Диагноз не должен ставиться лишь на основании рентгенограмм. Лечение заключается в исключении провоцирующих повреждение движений, противовоспалительные препараты и реабилитационную программу по развитию гибкости позвоночника и силы стабилизирующих позвоночник мышц [25].
Травмы колена в волейболе
Травмы колена входят в четверку самых частых травм среди волейболистов. Среди травм колена в волейболе случаются как острые, так и усталостные травмы. Усталостные травмы встречаются намного чаще, чем острые [4]. Самой распространенной усталостной травмой колена в волейболе считается тендинит
| тендинит |
|---|
|
(лат. tendo, tendinis - сухожилие) — дистрофия ткани сухожилия, сопровождаемая явлениями вторичного (реактивного) воспаления; обычно сочетается с тендовагинитом.
Подробнее см. Тендинит... |
| нажмите для подробностей.. |
связки надколенника - травма более известная под названием "колено прыгуна
". Среди острых травм чаще всего встречается разрыв передней крестообразной связки.
"Колено прыгуна" - тендинит связки надколенника
"Колено прыгуна" - усталостная травма, характеризующаяся на первом этапе болевыми ощущениями в участке инсерции
| инсерция |
|---|
|
(лат. inserto вставлять, вкладывать) - т.е. вставка....
|
| нажмите для подробностей.. |
либо четырехглавого сухожилия у верхнего полюса надколенника, либо сухожилия надколенника у нижнего полюса надколенника или у бугристости большеберцовой кости (рис. 11).
Третий и заключительный этап в развитии "колена прыгуна" характеризуется настойчивой болью, достаточно сильной, чтобы прекратить занятия спортом. Продолжение занятий на этом этапе, несмотря на боль, может привести к полному разрыву сухожилия надколенника. Ниже приведена классификация "колена прыгуна" в зависимости от симптомов.
- Боль после тренировочной или соревновательной деятельности
- Боль в начале, исчезает после разминки и возобновляется после двигательной активности
- Боль до, во время и после двигательной активности
По разным данным от 40 до 50 процентов волейболистов мужского пола страдают от "колена прыгуна" [15]. Гистологический анализ образцов полученных с помощью биопсии обнаруживает вырождение и дегенеративные изменения и микрорубцы в ткани сухожилия, особенно в области соединения сухожилия с костью. Наблюдается дезорганизация коллагеновых нитей и изменение морфологии теноцитов
| теноцит |
|---|
|
- соединительно-тканая клетка, являющаяся структурной единицей сухожилия....
|
| нажмите для подробностей.. |
. Предполагается, что тендинит начинается с изменения теноцитов, а не непосредственно волокон коллагена
| коллаген |
|---|
|
- (греч. kolla клей + gennao производить) - общее название фибриллярных белков из группы склеропротеинов, один из основных компонентов соединительной ткани (кожи, связок, сухожилий, хрящей и др.). Биологическая роль коллагена, помимо опорно-ме...
|
| нажмите для подробностей.. |
- постоянная чрезмерная нагрузка сухожилия вызывает апоптоз
| апоптоз |
|---|
|
- (греч. apoptosis — опадание листьев) — явление программируемой клеточной смерти, сопровождаемой набором характерных цитологических признаков (маркеров апоптоза) и молекулярных процессов, имеющих различия у одноклеточных и многоклеточных орга...
|
| нажмите для подробностей.. |
теноцитов. Но до конца причины тендинита не выяснены.
Факторы риска травмы "колено прыгуна" в волейболе. Есть свидетельства, что тендинит связки надколенника чаще происходит у мужчин, чем у женщин. "Колено прыгуна" более распространено среди спортсменов, тренирующихся на более твердых игровых поверхностях. Так, Ферретти и др. (1984), а также Уаткинс и Грин (1992) выявили явную положительную взаимосвязь между жесткостью игровой поверхности и распространением "колена прыгуна" у волейболистов (рис. 12). Учитывая этот факт, становится понятным, почему "колено прыгуна" значительно реже встречается у волейболистов, играющих в пляжный волейбол. Другим фактором травмы является еженедельная спортивная нагрузка. Феррети и соавторы (1984) наблюдали очевидную зависимость между встречаемостью "колена прыгуна" и частотой тренировок (рис. 13) [16]. Есть также данные, что риск развития тендинита связки надколенника значительно увеличивается, когда одаренные молодые спортсмены переходят от юниорского к профессиональному уровню. Эти талантливые молодые люди резко увеличивают объем тренировок, когда переходят из спортивных секций или школ с относительно безопасными тренировками 2-3 раза в неделю без использования утяжелителей в элитные клубы или школы олимпийского резерва с ежедневными тренировками и использованием грузов на голень во время отработки прыжков. Конечно это ведет к резкому увеличению уровня мастерства таких спортсменов, но в месте с ним увеличивается риск развития характерных болей в области связки надколенника [15].
В других работах, авторы которых исследовали биомеханику атакующих и блокирующих игроков увеличение случаев "колена прыгуна" связывают со спортсменами, которые выше прыгают и приземляются с более глубоким присядом, образуя большой угол в коленном суставе. Bisselingg и соавторы исследовали взаимосвязь между возникновением "колена прыгуна" и стратегией приземления спортсмена. Было выявлено, что спортсмены страдающие "коленом прыгуна" используют более жесткую стратегию приземления, которая проявляется в более высоких угловых скоростях в коленных и голеностопных суставах во время приземления [18].
Исследование антропометрических факторов риска возникновения "колена прыгуна" в волейболе показало, что данный синдром возникает чаще у спортсменов мужского пола с большей массой тела, индексом массы тела, обхватом талии и бедер и отношением талии к бедрам [19].
В общем можно заключить, что любое увеличение динамической нагрузки на связку надколенника увеличивает риск возникновения синдрома "колена прыгуна".
Нормальное движение сустава предусматривает высокую степень координации между представителями различных антагонистических пар мышц, которые контролируют движение сустава. Координация между противоположными группами в каждой антагонистической паре в значительной мере зависит от функционального баланса (равновесия) между группами с точки зрения силы и растяжимости. Силовой дисбаланс в сочетании с ограниченной растяжимостью может привести к мышечному дисбалансу, предрасполагающему спортсмена к повреждению.
В исследовании Соммера (1988) с участием волейболистов и баскетболистов было продемонстрировано возможное влияние мышечного дисбаланса между группами мышц — разгибателей ног. Изучали влияние утомления на движение тазобедренных, коленных и голеностопных суставов во время прыжков и приземлений. Установлено, что с увеличением утомления наблюдалась тенденция отведения коленных суставов во время мощных фаз разгибания (прыжки) и сгибания (приземление) ног, что было обусловлено дисбалансом силы и гибкости мышц, контролирующих тазобедренные суставы, в частности ягодичных; влияние дисбаланса проявлялось сильнее по мере увеличения утомления.
Последствия отведения коленного сустава во время интенсивной активности мышц—разгибателей коленных суставов включают: 1) латеральный сдвиг надколенника, 2) деформацию (растяжение) медиальных связок и других медиальных поддерживающих структур и 3) асимметричную нагрузку на сухожилия четырехглавой мышцы и надколенника, особенно в участках инсерции на надколеннике. Латеральный сдвиг, вероятнее всего, может привести в хондромаляции
| хондромаляция |
|---|
|
(chondromalacia; хондро- + греч. malakia мягкость) — изменение хрящевой ткани, характеризующееся ее размягчением и утратой упругости, что приводит к развитию деформаций суставов....
|
| нажмите для подробностей.. |
или хондропатии надколенника, а асимметричная нагрузка — к классическим симптомам "колена прыгуна" — воспаление и боли у нижнего и верхнего полюса надколенника.
Тенденция отводящей нагрузки на коленный сустав во время прыжков и приземлений может усиливаться не только в результате увеличения утомления, всвязи с мышечным дисбалансом, но и в результате анатомических отклонений, таких, как вальгус
| вальгус |
|---|
|
- патологичекое искривление конечности кнаружи.
Вальгусная травма колена происходит, когда в полусогнутом положении сустав подвергается глубокому воздествию извне, направленному в медиальную (внутреннюю) сторону. ... |
| нажмите для подробностей.. |
задней части стопы, варус
| варус |
|---|
|
- патологическое искривление конечности внутрь. ...
|
| нажмите для подробностей.. |
передней части стопы, нестабильность соответствующих суставов, например чрезмерная пронация
| пронация |
|---|
|
(pronatio: лат. prono, pronatum наклонять вперед) - вращательное движение конечности или ее части (например предплечья, кисти или стопы) вовнутрь, т.е. это вращение конечности человека вокруг ее длинной оси так, чтобы ее передняя поверхность о...
|
| нажмите для подробностей.. |
голеностопного сустава.
Лечение "колена прыгуна". На первых стадиях заболевания лечение консервативное - покой и противовоспалительные препараты. Главным условием является прекращение тренировок до окончания реабилитации, иначе процесс может перейти в хроническую стадию. Хронические тендиниты и полные разрывы связки надколенника лечатся хирургическим путем.
| Таблица 3 - Ситуации, вызывающие повреждение передней крестообразной связки в волейболе (n=28) [16]. | |
| Технический прием | Количество травм |
| Резкая остановка и поворот |
1 |
| Приземление на ногу, выпрямленную в колене |
14 |
| Остановка одним шагом | 3 |
| Скручивание в колене | 3 |
| Чрезмерное разгибание | 1 |
Повреждение передней крестообразной связки (ПКС)
Одной из наиболее тяжелых травм у спортсменов является разрыв передней крестообразной связки (ПКС). К счастью, в волейболе данная травма случается не так часто, как в других видах спорта. Эта связка является основным "ограничителем" смещения передней части большеберцовой кости, обеспечивая в среднем 86% общего усилия в функциональном положении коленного сустава. Без функциональной ПКС у спортсменов развивается деформирующий артроз
| артроз |
|---|
|
(arthrosis: греч. arthron сустав + -osis: синоним: деформирующий артроз, остеоартроз, деформирующий остеоартроз) — дистрофическое заболевание суставов, обусловленное поражением суставного хряща. См. Остеоартроз...
|
| нажмите для подробностей.. |
; они не могут заниматься видами спорта, предусматривающими выполнение движений на высоком уровне. В случае хирургического восстановления ПКС спортсмен вынужден воздержаться от занятий спортом в течение не менее 6—8 месяцев.
Высокое количество прыжков и приземлений в волейболе иногда приводит к травмам передней крестообразной связки (ПКС) [16]. В таблице 3 приведена статистика случаев повреждения ПКС в зависимости механизма травмы.
В большинстве исследований вопреки ожиданиям не было найдено никаких различий в уровне травм колена среди мужчин и женщин [2,4,15], в отличие от таких командных игр, как гандбол или баскетбол. Тем не менее в исследовании de Loes и соавторов, которые исследовали острые травмы колена в 12 видах спорта среди швейцарской молодежи были найдены значимые различия между мужчинами и женщинами [17]. За 7 летний период было зарегистрировано 18 травм колена среди волейболистов и 89 среди волейболисток. Процент травм колена по отношению к общему количеству травм в волейболе был невысоким - 4% у мужчин и 8% у женщин. Среди них наиболее частой травмой были травмы менисков у мужчин (6 случаев - 33%) и разрыв крестообразных у женщин (14 случаев - 16%). Ферретти и др. (1992) за 10-летний период (1979-1989 гг.) отметили 52 случая серьезных повреждений связок коленного сустава у волейболистов, из них 42 случая (81 %) - у волейболисток [16].
Более подробно об этой травме читайте в статье Разрыв передней крестообразной связки
 |
| Рис. 14 - Отрыв бугристости большеберцовой кости у молодого спортсмена. |
Заболевание Осгуда-Шлаттера
По сравнению со взрослыми молодые спортсмены с неполностью сформировавшейся скелетной системой имеют более податливые кости, более мягкие хрящи, а связки у них более мощные, чем соответствующие центры костного развития. Вследствие этого нагрузка, вызывающая разрыв связки или сухожилия у взрослого спортсмена, может привести к перелому эпифиза или апофиза у молодого спортсмена. В случае неправильного диагноза и лечения такие повреждения могут привести к нарушению костного развития. У молодых волейболистов нередко встречается заболевание Осгуда-Шлаттера.
Болезнь Осгуда-Шлаттера, впервые описанная в 1903 г., встречается обычно у подростков в возрасте 11—15 лет, причем чаще у мальчиков. Патогенезом является травматический частичный разрыв связки надколенника в области ее прикрепления к бугру большеберцовой кости. Клиническими симптомами является боль, болезненные ощущения и локальная отечность мягких тканей разной степени.
Изменения на рентгеновских снимках зависят от возраста пациента и стадии заболевания. Поскольку бугристость большеберцовой кости находится несколько латерально к средней линии большеберцовой кости, следует сделать рентгеновский снимок в латеральной проекции, слегка вывернув конечность вовнутрь. Интерпретация рентгеновских снимков зависит от понимания нормальной структуры окостенения бугристости большеберцовой кости. Во время острой фазы отечность мягких тканей перед бугристостью может быть значительной. Если бугристость является полностью хрящевой, то первоначально никаких изменений не выявлено, однако уже через несколько недель рентгеновские снимки могут показать отдельные или многочисленные участки окостенения и/или оторванный фрагмент. У детей старшего возраста, у которых уже образовались центры окостенения, можно увидеть рентгенконтрастные очаги, а также неравномерность поверхности с оторванными фрагментами хрящевой и костной частей бугристости. Во время хронической стадии отечность мягких тканей уменьшается, а сместившиеся кусочки кости могут увеличиваться в размерах вследствие энходрального окостенения либо образования мозоли. Фрагменты могут соединяться друг с другом или прикрепляться к бугристости. На позднем этапе обнаруживается увеличение бугристости большеберцовой кости, которая может вызывать дискомфорт. Если заключительной стадией хронического "колена прыгуна" у взрослых спортсменов является разрыв сухожилия надколенника, то у молодого спортсмена хроническое заболевание Осгуда-Шлаттера может привести к отрыву бугристости большеберцовой кости (рис. 14).
Во время острой фазы заболевания рекомендуется покой, холод, использование костылей, противоотечных и противовоспалительных средств. До исчезновения симптомов начинают программу полной реабилитации четырехглавой мышцы. Заболевание обычно полностью проходит в процессе достижения скелетной зрелости. В некоторых случаях приходится прибегать к хирургическому вмешательству. Осложнения и последствия этого заболевания включают несращение бугристости фрагментов большеберцовой кости, вогнутое колено, укорочение связки надколенника, подвывих надколенника и хондромаляцию.
Травмы лодыжки в волейболе
 |
|||
| Рис. 15 - Повреждение связок голеностопного сустава. а - инверсия стопы с дисторзией
б - дисторзия малоберцово-таранной и пяточно-таранной связок 2-й степени; в - полный разрыв пяточной-таранной, передней и задней малоберцово-таранных связок. |
Травмы лодыжки больше всего распространены в волейболе. По некоторым данным до половины всех травм в волейболе приходится на травмы лодыжки. Наиболее частым механизмом травмы лодыжки является приземление на стопу другого игрока, чаще всего на стопу противника. В тоже время в пляжном волейболе травмы лодыжки менее распространены. Вероятно это связано с меньшим количеством игроков на площадке и особенностью биомеханических свойств песка. Большинство травм лодыжки являются острыми повреждениями, а именно растяжениями связок.
Растяжения связок голеностопного сустава
Большинство растяжений в области голеностопа касается латеральных связок сустава и включает "двойную" травму связок, т.е. повреждение передней таранно-малоберцовой и пяточной малоберцовой связок (рис. 15). В более тяжелых случаях повреждается и межберцовый синдесмоз
| синдесмоз |
|---|
|
(греч. syndesmos - связка) — соединение костей посредством плотной волокнистой соединительной ткани. ...
|
| нажмите для подробностей.. |
. Значительно реже встречаются повреждения дельтовидной связки. Все эти повреждения, исключая повреждения межберцового синдесмоза и дельтовидной связки, можно лечить консервативным путем. Что касается повреждения межберцового синдесмоза, то оно требует открытой репозиции
| репозиция |
|---|
|
(позднелат. repositio, от лат. repono, repositum возвращать на место, вправлять) — хирургический прием восстановления правильного положения смещенных отломков кости при переломах....
|
| нажмите для подробностей.. |
и внутреннего фиксирования, в случае разрыва дельтовидной связки может потребоваться открытая реконструкция.
Большинство растяжений связок голеностопного сустава лечится консервативным путем. Назначается покой и ограничение активности с помощью наложения гипсовой повязки (воздушной или гелевой) или соответствующего ортопедического аппарата. Можно также использовать двухстворчатую повязку, которую следует снимать во время выполнения упражнений. При незначительных повреждениях можно туго забинтовать голеностопный сустав. Кроме того, сразу после повреждения прикладывается лед. В зависимости от болевых ощущений активное выполнение движений следует начинать как можно раньше. Для снятия болевых ощущений и отечности применяют нестероидные противовоспалительные препараты. Акцент делается на раннее выполнение движений с полной амплитудой, чтобы не допустить контрактуры
| контрактура |
|---|
|
(лат. contractura сужение, сокращение, стягивание) — ограничение нормальной подвижности в суставе, вызванное рубцовым стягиванием кожи, сухожилий, заболеваниями мышц, сустава, болевым рефлексом и др. Часто контрактурой называют стойкое уменьше...
|
| нажмите для подробностей.. |
ахиллова сухожилия и последующего ограничения подошвенного сгибания. После восстановления нормального диапазона движений и походки повязку снимают и пациент использует "воздушную" или гелевую повязку в обуви для устойчивости. В этот период основное внимание уделяют укреплению малоберцовых мышц и переднюю группу мышц голени. После восстановления силы, приступают к выполнению упражнений на гибкость и координацию.
Факторы риска травмы лодыжки в волейболе
Основным фактором риска травм лодыжки является предыдущие растяжения связок лодыжки. По данным Bahr в 79% случаев травма лодыжки была повторной, и только в 5% случаев травма происходила впервые. Было определено, что в течении первых 6-12 месяцев после травмы риск повторной травмы увеличивается в 6-10 раз [3]. Другим фактором травмы лодыжки является усталость, которая негативно влияет на функцию мышечных веретен посредством активации болевых рецепторов и выделения побочных продуктов воспалительных процессов, которые снижают биоэлектрическую активность мышечных веретен (см. проприорецепция
| проприорецепция |
|---|
|
- общий термин, используемый для того, чтобы охватить все те сенсорные системы, которые включены в обеспечение информации относительно позиции, местоположения, ориентации и движения тела (и его частей). Имеются две основные группы проприоцепторов – ...
|
| нажмите для подробностей.. |
) [20].
Материалы взяты с сайта: http://www.sportmedicine.ru/





